Leziunile gleznei sunt leziuni sportive frecvente, care apar în aproximativ 25% din leziunile musculo-scheletice, leziunile ligamentului colateral lateral (LCL) fiind cele mai frecvente. Dacă afecțiunea severă nu este tratată la timp, este ușor să ducă la entorse repetate, iar cazurile mai grave vor afecta funcția articulației gleznei. Prin urmare, este de mare importanță diagnosticarea și tratarea leziunilor pacienților într-un stadiu incipient. Acest articol se va concentra pe abilitățile de diagnostic ale leziunilor ligamentului colateral lateral al articulației gleznei pentru a ajuta medicii să îmbunătățească acuratețea diagnosticului.
I. Anatomie
Ligamentul talofibular anterior (ATFL): aplatizat, fuzionat cu capsula laterală, începând anterior de fibulă și terminând anterior de corpul talusului.
Ligamentul calcaneofibular (CFL): în formă de cordon, își are originea la marginea anterioară a maleolei laterale distale și se termină la calcaneu.
Ligamentul talofibular posterior (PTFL): Originea sa este pe suprafața medială a maleolei laterale și se termină posterior de talusul medial.
Numai ATFL a reprezentat aproximativ 80% din leziuni, în timp ce ATFL combinată cu leziunile CFL a reprezentat aproximativ 20%.
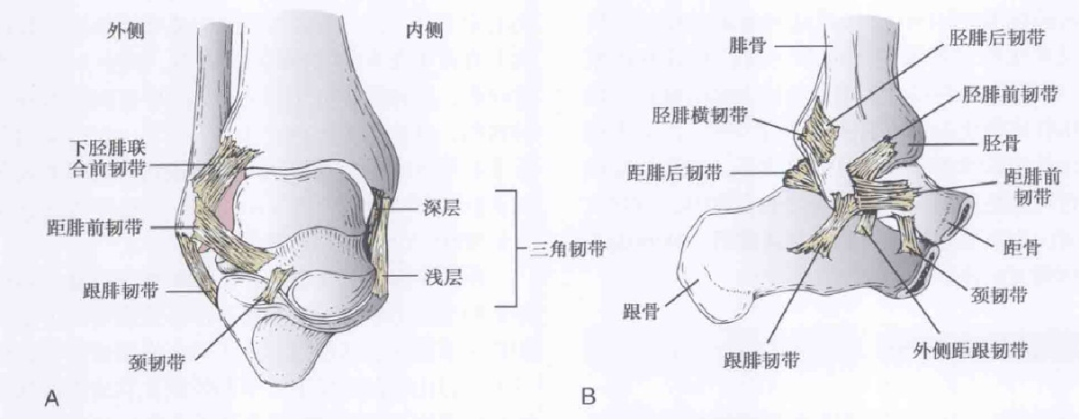
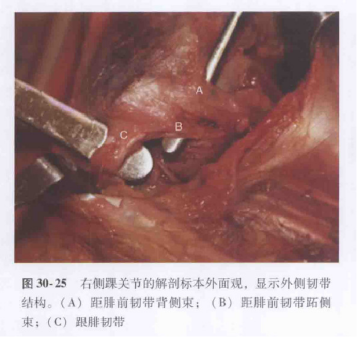
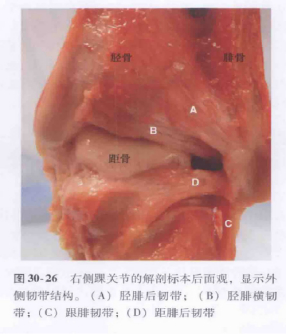
Schema și diagrama anatomică a ligamentului colateral lateral al articulației gleznei
II. Mecanismul leziunii
Leziuni în supinație: ligamentul talofibular anterior
leziune în varus a ligamentului calcaneofibular: ligament calcaneofibular
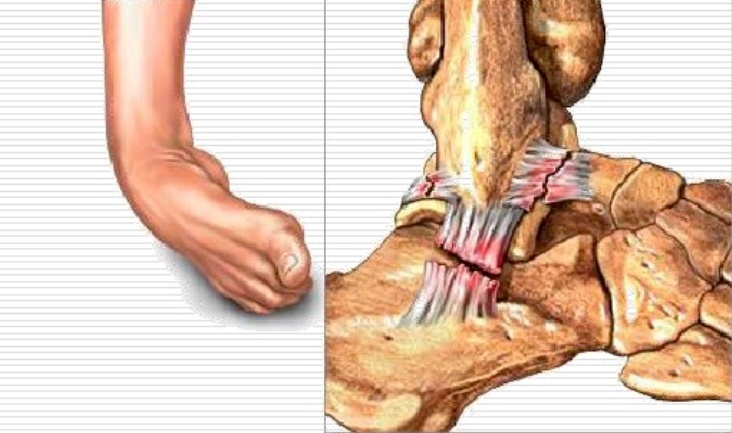
III. Clasificarea leziunilor
Gradul I: întindere ligamentară, fără ruptură vizibilă a ligamentelor, rareori umflare sau sensibilitate și fără semne de pierdere a funcției;
Gradul II: ruptură macroscopică parțială a ligamentului, durere moderată, umflare și sensibilitate și afectare minoră a funcției articulare;
Gradul III: ligamentul este complet rupt și își pierde integritatea, însoțit de umflare semnificativă, sângerare și sensibilitate, însoțite de o pierdere marcată a funcției și manifestări de instabilitate articulară.
IV. Examen clinic Testul sertarului frontal
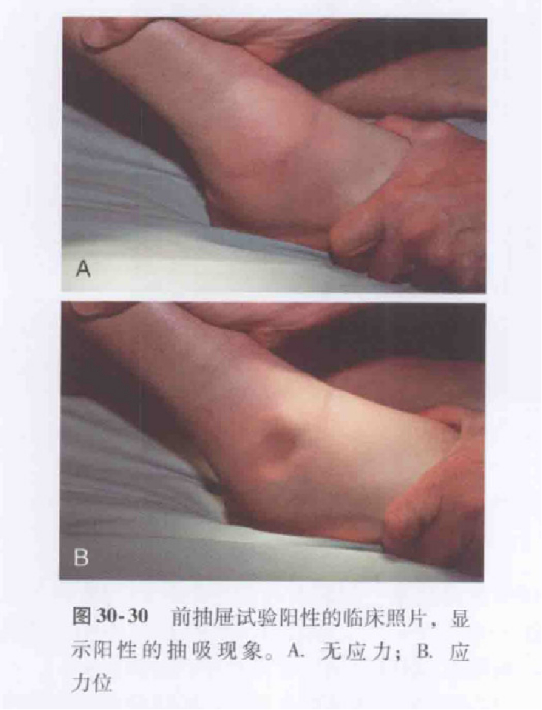
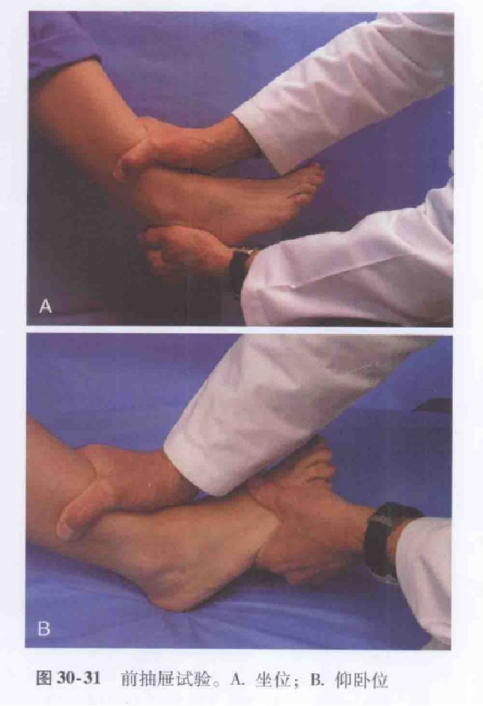
Pacientul este așezat cu genunchiul flectat și capătul gambei atârnând, iar examinatorul menține tibia la locul ei cu o mână și împinge piciorul înainte, în spatele călcâiului, cu cealaltă.
Alternativ, pacientul este în decubit dorsal sau așezat cu genunchiul îndoit la 60 până la 90 de grade, călcâiul fixat pe sol, iar examinatorul aplică presiune posterioară pe tibia distală.
Un rezultat pozitiv prezice ruptura ligamentului talofibular anterior.
Test de stres prin inversiune
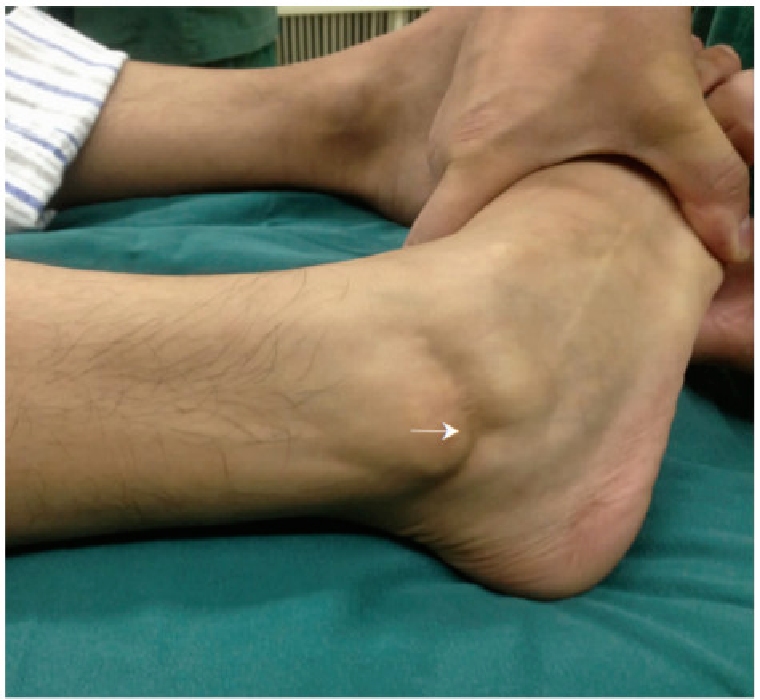
Glezna proximală a fost imobilizată și s-a aplicat stres în varus la glezna distală pentru a evalua unghiul de înclinare al talusului.
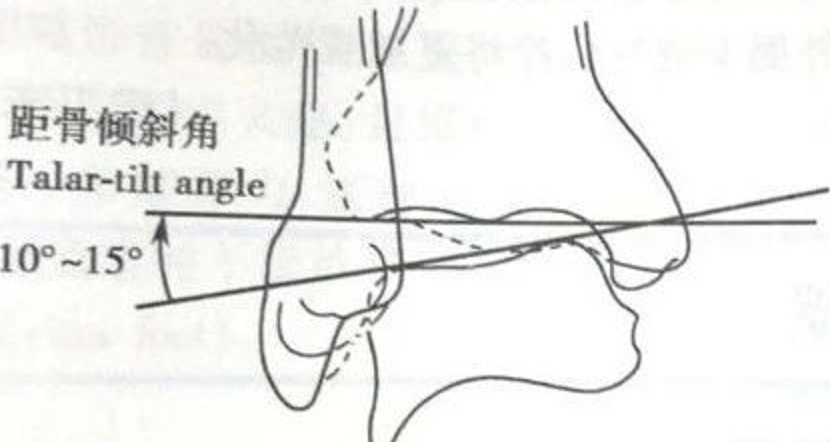
Comparativ cu partea contralaterală, >5° este suspect de pozitiv, iar >10° este pozitiv; sau o oglindă unilaterală >15° este pozitivă.
Un predictor pozitiv al rupturii ligamentului calcanefibular.
Teste imagistice
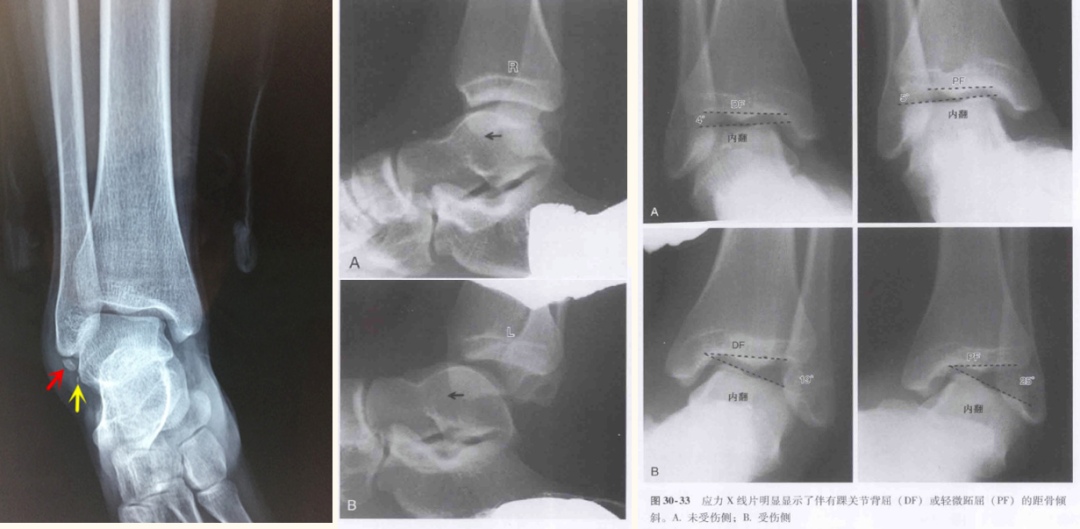
Radiografii ale leziunilor sportive comune la gleznă
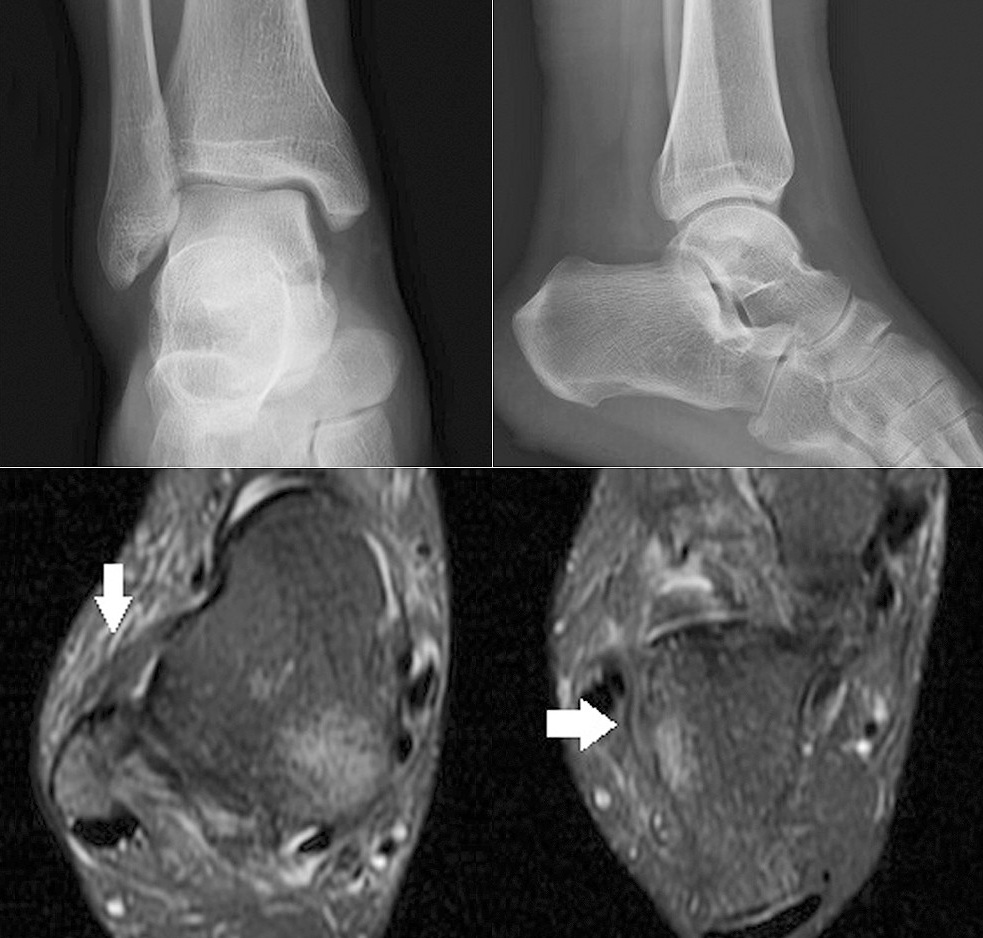
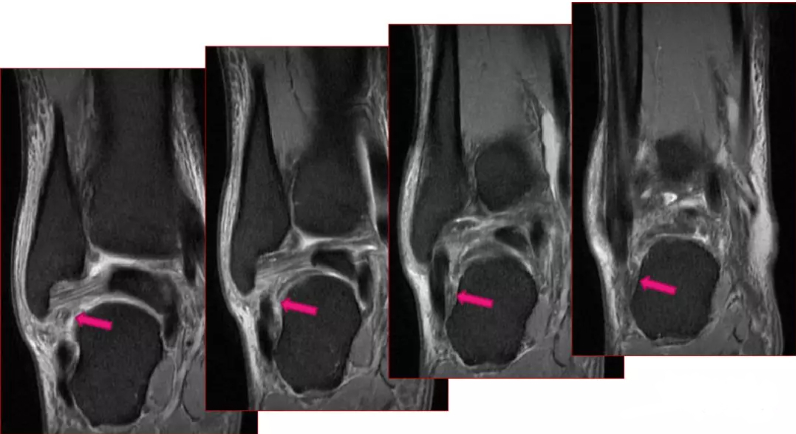
Radiografiile sunt negative, dar RMN-ul arată rupturi ale ligamentelor talofibulare anterioare și calcaneofibulare.
Avantaje: Radiografia este prima alegere pentru examinare, fiind economică și simplă; Extinderea leziunii se evaluează prin evaluarea gradului de înclinare a astragalului. Dezavantaje: Reprezentare slabă a țesuturilor moi, în special a structurilor ligamentoase importante pentru menținerea stabilității articulare.
RMN
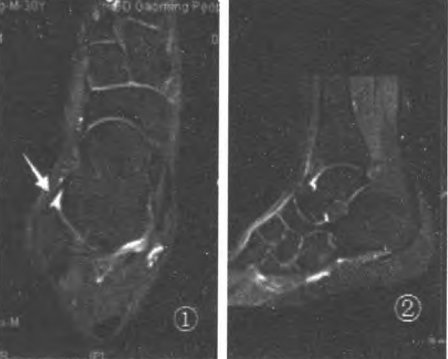
Fig.1 Poziția oblică de 20° a arătat cel mai bun ligament talofibular anterior (ATFL); Fig.2 Linia azimutală a scanării ATFL
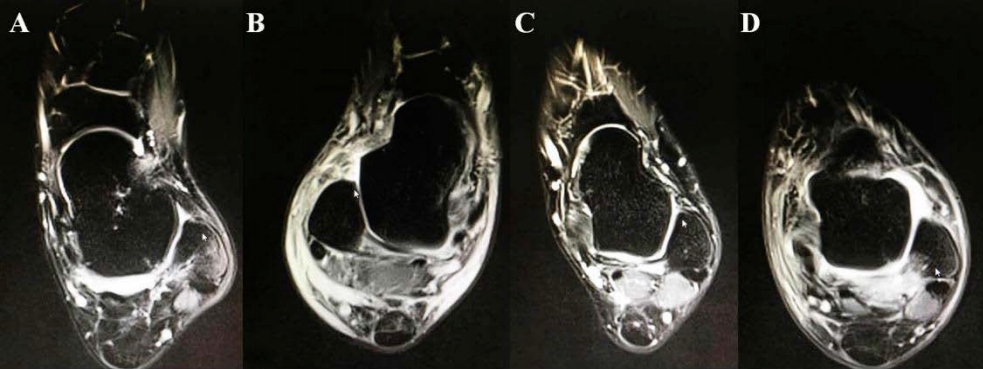
Imaginile RMN ale diferitelor leziuni ale ligamentului talofibular anterior au arătat: (A) îngroșarea și edemul ligamentului talofibular anterior; (B) ruptura ligamentului talofibular anterior; (C) ruptura ligamentului talofibular anterior; (D) Leziune a ligamentului talofibular anterior cu fractură prin avulsie.
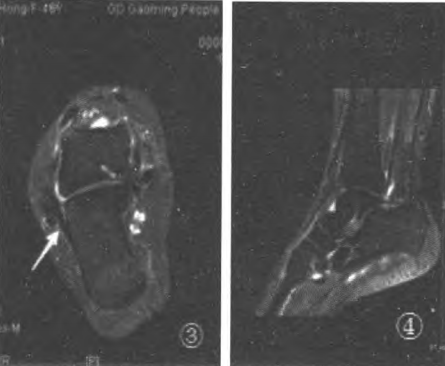
Fig.3 Poziția oblică de -15° a arătat cel mai bun ligament calcaneofibular (CFI);
Fig. 4. Azimut de scanare CFL
Ruptură acută, completă a ligamentului calcaneofibular
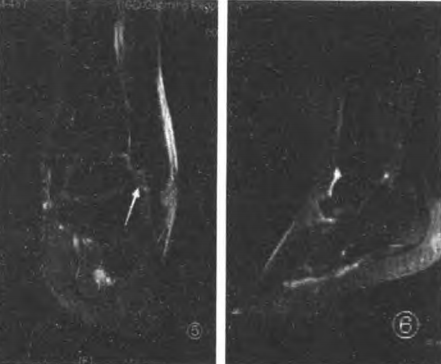
Figura 5: Vederea coronală arată cel mai bun ligament talofibular posterior (PTFL);
Fig.6 Azimutul scanării PTFL
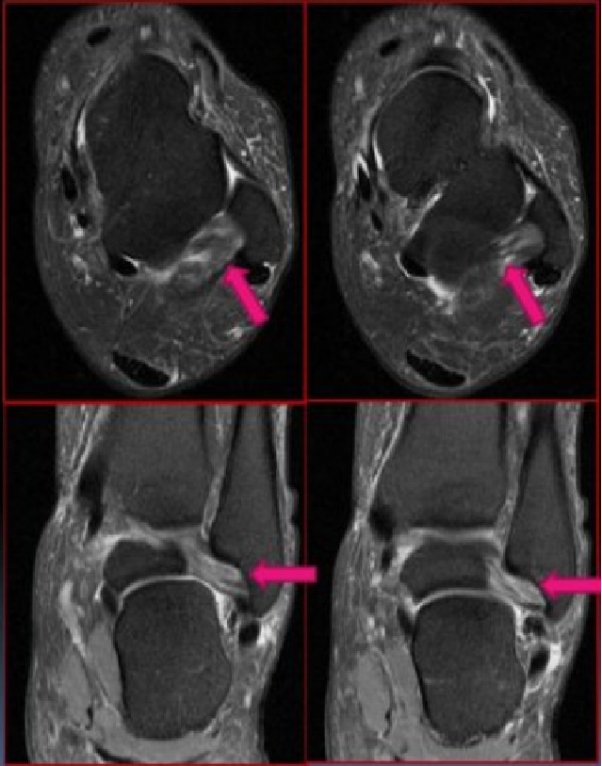
Ruptură parțială a ligamentului talofibular posterior
Gradarea diagnosticului:
Clasa I: Fără daune;
Gradul II: contuzie ligamentară, continuitate bună a texturii, îngroșarea ligamentelor, hipoecogenitate, edem al țesuturilor înconjurătoare;
Gradul III: morfologie ligamentară incompletă, subțierea sau întreruperea parțială a continuității texturii, îngroșarea ligamentelor și semnal crescut;
Gradul IV: întrerupere completă a continuității ligamentelor, care poate fi însoțită de fracturi prin avulsie, îngroșarea ligamentelor și creșterea semnalului local sau difuz.
Avantaje: Rezoluție ridicată pentru țesuturile moi, observare clară a tipurilor de leziuni ale ligamentelor; Poate afișa leziuni ale cartilajului, contuzii osoase și starea generală a leziunii complexe.
Dezavantaje: Nu este posibil să se determine cu exactitate dacă fracturile și leziunile cartilajului articular sunt întrerupte; Datorită complexității ligamentului gleznei, eficiența examinării nu este ridicată; Costă mult și necesită mult timp.
Ultrasunete de înaltă frecvență
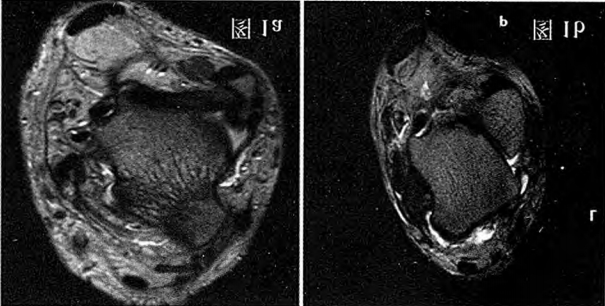
Figura 1a: Leziune a ligamentului talofibular anterior, ruptură parțială; Figura 1b: Ligamentul talofibular anterior este complet rupt, bontul este îngroșat și se observă o efuziune mare în spațiul lateral anterior.
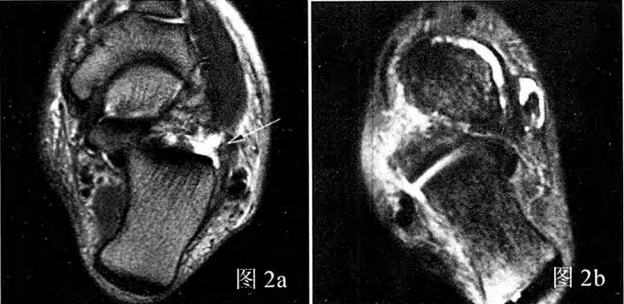
Figura 2a: Leziune a ligamentului calcaneofibular, ruptură parțială; Figura 2b: Leziune a ligamentului calcaneofibular, ruptură completă
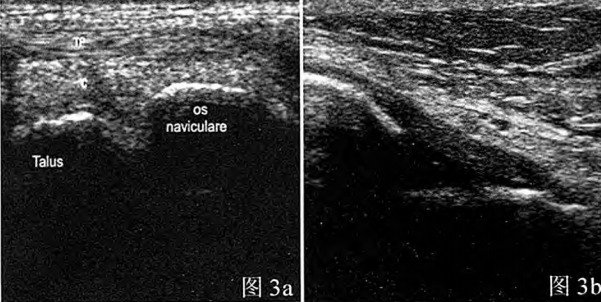
Figura 3a: Ligament talofibular anterior normal: imagine ecografică care prezintă o structură hipoecogenă uniformă, de tip triunghi inversat; Figura 3b: Ligament calcaneofibular normal: Structură filamentoasă moderat ecogenă și densă pe imaginea ecografică
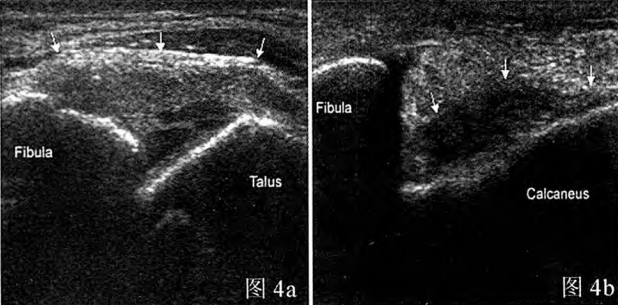
Figura 4a: Ruptură parțială a ligamentului talofibular anterior pe imaginea ecografică; Figura 4b: Ruptură completă a ligamentului calcaneofibular pe imaginea ecografică
Gradarea diagnosticului:
contuzie: imaginile acustice arată o structură intactă, ligamente îngroșate și umflate; ruptură parțială: există umflare a ligamentului, există o întrerupere persistentă a unor fibre sau fibrele sunt subțiate local. Scanările dinamice au arătat că tensiunea ligamentară a fost semnificativ slăbită, iar ligamentul s-a subțiat și a crescut, iar elasticitatea a slăbită în cazul valgusului sau varusului.
Ruptură completă: un ligament complet și persistent întrerupt cu separare distală, scanarea dinamică sugerează că nu există tensiune ligamentară sau ruptură crescută, iar în valgus sau varus, ligamentul se deplasează spre celălalt capăt, fără nicio elasticitate și cu o articulație laxă.
Avantaje: cost redus, ușor de utilizat, neinvaziv; Structura subtilă a fiecărui strat de țesut subcutanat este afișată clar, ceea ce este propice pentru observarea leziunilor țesutului musculo-scheletic. Examinare prin secțiune arbitrară, în funcție de centura ligamentară pentru a urmări întregul proces ligamentar, localizarea leziunii ligamentului este clarificată, iar tensiunea ligamentului și modificările morfologice sunt observate dinamic.
Dezavantaje: rezoluție mai mică a țesuturilor moi în comparație cu RMN-ul; Se bazează pe operare tehnică profesională.
Verificare artroscopie
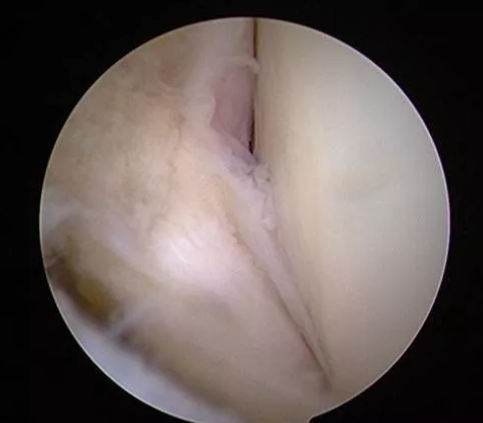
Avantaje: Observarea directă a structurilor maleolei laterale și ale piciorului posterior (cum ar fi articulația astragală inferioară, ligamentul talofibular anterior, ligamentul calcaneofibular etc.) pentru a evalua integritatea ligamentelor și a ajuta chirurgul să determine planul chirurgical.
Dezavantaje: Invazivă, poate provoca unele complicații, cum ar fi leziuni ale nervilor, infecții etc. În general, este considerată standardul de aur pentru diagnosticarea leziunilor ligamentare și este utilizată în prezent mai ales în tratamentul leziunilor ligamentare.
Data publicării: 29 septembrie 2024










