Abordul suprapatelar este o abordare chirurgicală modificată pentru tija intramedulară tibială în poziția semi-extensie a genunchiului. Există numeroase avantaje, dar și dezavantaje, în efectuarea tijei intramedulare a tibiei prin abord suprapatelar în poziția hallux valgus. Unii chirurgi sunt obișnuiți să utilizeze SPN pentru a trata toate fracturile tibiale, cu excepția fracturilor extraarticulare ale 1/3 proximale a tibiei.
Indicațiile pentru SPN sunt:
1. Fracturi cominutive sau segmentare ale tijei tibiale. 2;
2. fracturi ale metafizei tibiale distale;
3. fractură de șold sau genunchi cu limitare preexistentă a flexiei (de exemplu, articulație sau fuziune degenerativă a șoldului, osteoartrita genunchiului) sau incapacitatea de a flexa genunchiul sau șoldul (de exemplu, luxație posterioară a șoldului, fractură de femur ipsilateral);
4. fractură tibială combinată cu leziune a pielii la nivelul tendonului infrapatelar;
5. o fractură tibială la un pacient cu tibie prea lungă (capătul proximal al tibiei este adesea dificil de vizualizat sub fluoroscopie atunci când lungimea tibiei depășește lungimea trepiedului prin care poate trece fluoroscopia).
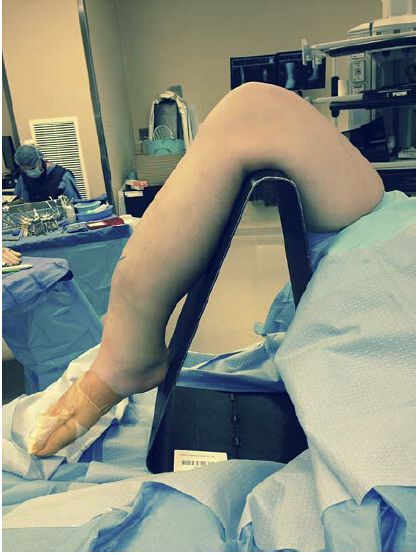
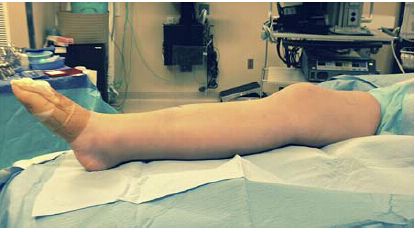
Avantajul tehnicii de aplicare a tijului intramedular tibial în poziție semi-extinsă a genunchiului pentru tratamentul fracturilor diafizei medio-tibiale și a fracturilor tibiale distale constă în simplitatea repoziționării și ușurința fluoroscopiei. Această abordare permite o susținere excelentă a întregii lungimi a tibiei și o reducere sagitală ușoară a fracturii, fără a fi nevoie de manipulare (Figurile 1, 2). Acest lucru elimină necesitatea unui asistent instruit pentru a ajuta la tehnica de aplicare a tijului intramedular.
Figura 1: Poziție tipică pentru tehnica de inserție a tijei intramedulare pentru abordul infrapatelar: genunchiul este în poziție flexată pe un trepied penetrabil fluoroscopic. Cu toate acestea, această poziție poate exacerba alinierea deficitară a blocului de fractură și necesită tehnici suplimentare de reducere a fracturii.
Figura 2: În schimb, poziția extinsă a genunchiului pe rampa de spumă facilitează alinierea blocului de fractură și manipularea ulterioară.
Tehnici chirurgicale
Masă / Poziție Pacientul se află în decubit dorsal pe un pat fluoroscopic. Se poate efectua tracțiunea extremităților inferioare, dar nu este necesară. Masa vasculară este potrivită pentru cuiul intramedular tibial cu abord suprapatelar, dar nu este necesară. Cu toate acestea, majoritatea paturilor de fixare a fracturilor sau a paturilor fluoroscopice nu sunt recomandate, deoarece nu sunt potrivite pentru cuiul intramedular tibial cu abord suprapatelar.
Amortizarea coapsei ipsilaterale ajută la menținerea extremității inferioare într-o poziție de rotație externă. O rampă sterilă din spumă este apoi utilizată pentru a ridica membrul afectat deasupra părții contralaterale pentru fluoroscopie posterolaterală, iar o poziție flexată a șoldului și genunchiului ajută, de asemenea, la ghidarea plasării știftului și a cuiului intramedular. Unghiul optim de flexie a genunchiului este încă dezbătut, Beltran și colab. sugerând o flexie a genunchiului de 10°, iar Kubiak sugerând o flexie a genunchiului de 30°. Majoritatea cercetătorilor sunt de acord că unghiurile de flexie a genunchiului în aceste intervale sunt acceptabile.
Cu toate acestea, Eastman și colab. au descoperit că, pe măsură ce unghiul de flexie al genunchiului creștea treptat de la 10° la 50°, efectul talonului femural asupra penetrării percutanate a instrumentului se reducea. Prin urmare, un unghi de flexie a genunchiului mai mare va ajuta la selectarea poziției corecte de intrare a cuiului intramedular și la corectarea deformărilor unghiulare în planul sagital.
Fluoroscopie
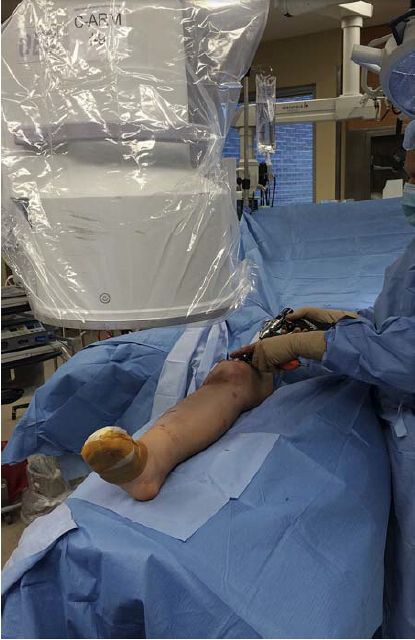
Aparatul cu braț în C trebuie plasat pe partea opusă a mesei față de membrul afectat, iar dacă chirurgul stă în picioare pe partea genunchiului afectat, monitorul trebuie să fie amplasat în capul aparatului cu braț în C și în apropiere. Acest lucru permite chirurgului și radiologului să observe cu ușurință monitorul, cu excepția cazului în care trebuie introdus un cui de blocare distal. Deși nu este obligatoriu, autorii recomandă ca brațul în C să fie mutat pe aceeași parte, iar chirurgul pe partea opusă atunci când trebuie introdus un șurub de blocare medial. Alternativ, aparatul cu braț în C trebuie plasat pe partea afectată în timp ce chirurgul efectuează procedura pe partea contralaterală (Figura 3). Aceasta este metoda cea mai frecvent utilizată de autori, deoarece evită necesitatea ca chirurgul să se deplaseze de pe partea medială pe partea laterală atunci când introduce cuiul de blocare distal.
Figura 3: Chirurgul stă pe partea opusă tibiei afectate, astfel încât șurubul de blocare medial să poată fi introdus cu ușurință. Ecranul este amplasat vizavi de chirurg, în capul brațului în C.
Toate imaginile fluoroscopice anteroposterior și medial-laterale sunt obținute fără a mișca membrul afectat. Acest lucru evită deplasarea locului fracturii care a fost resetat înainte ca fractura să fie complet fixată. În plus, imaginile pe întreaga lungime a tibiei pot fi obținute fără a înclina brațul în C prin metoda descrisă mai sus.
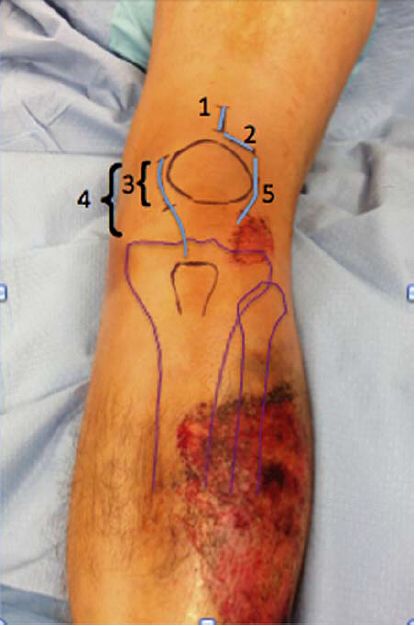
Incizie cutanată Atât inciziile limitate, cât și cele extinse corespunzător sunt potrivite. Abordul percutanat suprapatelar pentru cuiul intramedular se bazează pe utilizarea unei incizii de 3 cm pentru a introduce cuiul. Majoritatea acestor incizii chirurgicale sunt longitudinale, dar pot fi și transversale, așa cum recomandă Dr. Morandi, iar incizia extinsă utilizată de Dr. Tornetta și alții este indicată la pacienții cu subluxație patelară combinată, care au un abord parapatelar predominant medial sau lateral. Figura 4 prezintă diferitele incizii.
Figura 4: Ilustrarea diferitelor abordări ale inciziei chirurgicale. 1- Abordarea ligamentului transpatelar suprapatelar; 2- Abordarea ligamentului parapatelar; 3- Abordarea ligamentului parapatelar cu incizie limitată medială; 4- Abordarea ligamentului parapatelar cu incizie prelungită medială; 5- Abordarea ligamentului parapatelar lateral. Expunerea profundă a abordării ligamentului parapatelar se poate face fie prin articulație, fie în afara bursei articulare.
Expunere profundă
Abordul percutan suprapatelar se realizează în principal prin separarea longitudinală a tendonului cvadricepsului până când spațiul permite trecerea unor instrumente precum cuiele intramedulare. Abordul ligamentului parapatelar, care trece pe lângă mușchiul cvadriceps, poate fi indicat și pentru tehnica tijului intramedular tibial. Un ac bont pentru trocar și o canulă sunt introduse cu grijă prin articulația femuro-patelar, o procedură care ghidează în principal punctul de intrare antero-superioară al tijului intramedular tibial prin intermediul trocarului femural. Odată ce trocarul este poziționat corect, acesta trebuie fixat pentru a evita deteriorarea cartilajului articular al genunchiului.
O incizie transligamentară extinsă poate fi utilizată împreună cu o incizie a pielii parapatelare în hiperextensie, fie cu abord medial, fie cu abord lateral. Deși unii chirurgi nu păstrează bursa intactă intraoperator, Kubiak și colab. consideră că bursa ar trebui păstrată intactă, iar structurile extraarticulare ar trebui expuse în mod adecvat. Teoretic, acest lucru oferă o protecție excelentă a articulației genunchiului și previne deteriorarea, cum ar fi infecția genunchiului.
Abordarea descrisă mai sus include și o hemi-luxație a rotulei, care reduce într-o oarecare măsură presiunea de contact pe suprafețele articulare. Atunci când este dificil să se efectueze evaluarea articulației femuro-patelare cu o cavitate articulară mică și un dispozitiv de extensie a genunchiului semnificativ limitat, autorii recomandă ca rotula să poată fi semi-luxată prin separarea ligamentelor. Incizia transversală mediană, pe de altă parte, evită deteriorarea ligamentelor de susținere, dar este dificil să se efectueze cu succes o reparare a unei leziuni la genunchi.
Punctul de intrare al acului SPN este același cu cel al abordului infrapatelar. Fluoroscopia anterioară și laterală în timpul inserției acului asigură că punctul de inserție al acului este corect. Chirurgul trebuie să se asigure că acul de ghidare nu este introdus prea mult posterior în tibia proximală. Dacă este introdus prea adânc posterior, trebuie repoziționat cu ajutorul unui cui de blocare sub fluoroscopie coronală posterioară. În plus, Eastman și colab. consideră că perforarea știftului de intrare într-o poziție pronunțat flexată a genunchiului ajută la repoziționarea ulterioară a fracturii în poziția hiperextensie.
Instrumente de reducere
Instrumentele practice pentru reducere includ forcepsuri de reducere punctuală de diferite dimensiuni, dispozitive de ridicare femurale, dispozitive de fixare externă și fixatoare interne pentru fixarea fragmentelor mici de fractură cu o singură placă corticală. Cuiele de blocare pot fi, de asemenea, utilizate pentru procesul de reducere menționat mai sus. Ciocanele de reducere sunt utilizate pentru a corecta angulația sagitală și deformitățile de deplasare transversală.
Implanturi
Mulți producători de fixatoare interne ortopedice au dezvoltat sisteme instrumentate pentru a ghida plasarea standard a cuielor intramedulare tibiale. Acestea includ un braț de poziționare extins, un dispozitiv ghidat de măsurare a lungimii știftului și un expansor medular. Este foarte important ca trocarul și știfturile bonte ale trocarului să protejeze bine accesul cuiului intramedular. Chirurgul trebuie să reconfirme poziția canulei, astfel încât să nu se producă leziuni ale articulației patelofemurale sau ale structurilor periarticulare din cauza apropierii prea mari de dispozitivul de acționare.
Șuruburi de blocare
Chirurgul trebuie să se asigure că este introdus un număr suficient de șuruburi de blocare pentru a menține o reducere satisfăcătoare. Fixarea fragmentelor mici de fractură (proximale sau distale) se realizează cu 3 sau mai multe șuruburi de blocare între fragmentele de fractură adiacente sau doar cu șuruburi cu unghi fix. Abordarea suprapatelară pentru tehnica tijului intramedular tibial este similară cu abordarea infrapatelară în ceea ce privește tehnica de înșurubare. Șuruburile de blocare sunt introduse mai precis sub fluoroscopie.
Închiderea rănii
Aspirarea cu o membrană exterioară adecvată în timpul dilatării îndepărtează fragmentele osoase libere. Toate rănile trebuie irigate temeinic, în special locul operației la genunchi. Tendonul sau stratul de ligament al cvadricepsului și sutura de la locul rupturii sunt apoi închise, urmate de închiderea dermului și a pielii.
Îndepărtarea cuiului intramedular
Rămâne controversat dacă un cui intramedular tibial introdus printr-o abordare suprapatelară poate fi îndepărtat printr-o altă abordare chirurgicală. Cea mai comună abordare este abordarea transarticulară suprapatelară pentru îndepărtarea cuiului intramedular. Această tehnică expune cuiul prin perforarea canalului suprapatelar intramedular al cuiului folosind un burghiu gol de 5,5 mm. Instrumentul de îndepărtare a cuiului este apoi introdus prin canal, dar această manevră poate fi dificilă. Abordările parapatelară și infrapatelară sunt metode alternative de îndepărtare a cuielor intramedulare.
Riscuri Riscurile chirurgicale ale abordului suprapatelar pentru tehnica tijului intramedular tibial sunt leziunile medicale ale rotulei și cartilajului talusului femural, leziunile medicale ale altor structuri intraarticulare, infecția articulară și resturile intraarticulare. Cu toate acestea, există o lipsă de rapoarte clinice corespunzătoare. Pacienții cu condromalacie vor fi mai predispuși la leziuni cartilajului induse medical. Leziunile medicale ale structurilor suprafeței articulare rotulene și femurale reprezintă o preocupare majoră pentru chirurgii care utilizează această abordare chirurgicală, în special abordarea transarticulară.
Până în prezent, nu există dovezi clinice statistice privind avantajele și dezavantajele tehnicii de tij tibial intramedular cu semi-extensie.
Data publicării: 23 oct. 2023